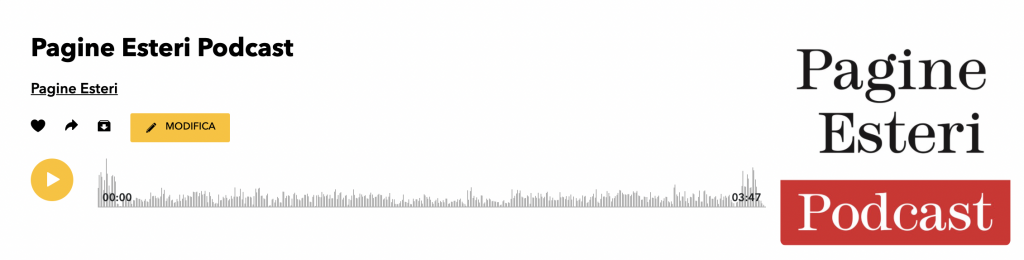
“È troppo scuro, è troppo scuro!”. Si schermiscono così, coprendosi il sorriso con la mano, le infermiere etiopi della pediatria del Saint Luke Hospital di Wolisso, ospedale cofinanziato dai Medici con l’Africa – Cuamm. Si stupiscono che i medici bianchi, i “farenji”, possano considerare bello il piccolo Tasfay (nome di fantasia), otto anni, appena riemerso da una febbre letale. Il suo corpo, che giace ancora senza forze sul lettino condiviso con la madre e il fratello minore, sembra effettivamente lavato da una colata di petrolio. Per molti in Etiopia la carnagione chiara rappresenta un ideale di bellezza, e sono diversi i trattamenti estetici “schiarenti” ai quali le donne si sottopongono. Ma finalmente Tasfay è sveglio e ride, addirittura. “Konjo”, così in lingua oromo si dice “bello”. È stato condotto in ospedale dalla madre in condizioni disperate. Temperatura sopra i 40°C da giorni, letargia profonda, incapacità di aprire gli occhi e di reagire agli stimoli vocali e dolorosi. Malaria. Poi fortunatamente la terapia con artesunato per via endovenosa, la reidratazione abbondante, e due giorni dopo Tasfay è di nuovo vigile, salvo.
Per molti bambini nel mondo l’esito dell’infezione da plasmodio è purtroppo diverso. Su circa 229 milioni di casi di malaria nel 2019, l’Organizzazione Mondiale della Sanità (OMS) stima 409.000 morti: due terzi di questi sono decessi di bambini di età inferiore ai cinque anni. Il 95% dei casi mondiali di infezione si concentra in ventinove Paesi africani, il primato appartiene alla Nigeria, alla Repubblica democratica del Congo, all’Uganda, al Mozambico e al Niger.
 I sintomi della malaria includono febbre, brividi scuotenti, cefalea, artralgie e mialgie, astenia, nausea, vomito e diarrea, ma anche anemia e ittero da distruzione dei globuli rossi in circolo. Se non trattata adeguatamente, la malattia può provocare insufficienza renale, convulsioni, confusione mentale, fino al coma e alla morte. Il rischio di contrarre una forma letale dell’infezione è aumentato nei soggetti con una scarsa risposta immunitaria, come i bambini, specialmente se defedati a causa della malnutrizione, e le donne incinte. Il plasmodium falciparum, trasmesso dalle zanzare di tipo anopheles soprattutto nelle ore notturne, è l’agente patogeno della forma di malaria più severa e pericolosa per la vita.
I sintomi della malaria includono febbre, brividi scuotenti, cefalea, artralgie e mialgie, astenia, nausea, vomito e diarrea, ma anche anemia e ittero da distruzione dei globuli rossi in circolo. Se non trattata adeguatamente, la malattia può provocare insufficienza renale, convulsioni, confusione mentale, fino al coma e alla morte. Il rischio di contrarre una forma letale dell’infezione è aumentato nei soggetti con una scarsa risposta immunitaria, come i bambini, specialmente se defedati a causa della malnutrizione, e le donne incinte. Il plasmodium falciparum, trasmesso dalle zanzare di tipo anopheles soprattutto nelle ore notturne, è l’agente patogeno della forma di malaria più severa e pericolosa per la vita.
Per il continente africano, ma anche per alcune aree endemiche del Sud-Est asiatico e del Centro e Sud America, la malaria ha da sempre rappresentato un fardello di sofferenza e morte, una spada di Damocle sulla testa di chiunque, a prescindere dall’età. È per questo che ha suscitato entusiasmo, anche da parte dei commentatori occidentali, la notizia della produzione di un nuovo vaccino anti-malarico dall’Università di Oxford. Il farmaco, con un’efficacia del 75%, sarebbe in grado di abbattere drasticamente il rischio di contagi anche nelle aree dove il plasmodio è più diffuso. Questo nuovo traguardo è solo l’ultimo di un ventennio di energici impulsi nella lotta alla malaria profusi dall’OMS e non solo.
Tra il 2000 e il 2019, circa 39 miliardi di dollari sono stati investiti in campagne mirate alla debellazione della malaria, 13 dei quali stanziati dall’OMS. In questo periodo di tempo, analizzato nel “World malaria report 2020”, l’impegno internazionale contro questa malattia è sembrato rianimarsi dopo una lunga fase di torpore. Nel 2006 è stata ad esempio fondata Unitaid, un’agenzia dell’OMS con l’obiettivo di rendere più accessibili i trattamenti contro l’HIV/AIDS, la malaria e la tubercolosi nei Paesi in via di Sviluppo. Poco dopo, è stato lanciato il “Piano d’azione globale per un mondo libero dalla malaria” (GMAP): tra i traguardi che si prefiggeva entro il 2010, quelli di dimezzare la morbidità e la mortalità rispetto ai dati del 2000 e di debellare la malaria almeno in 8 Paesi, insieme all’ambizione di avvicinarsi ad azzerare le morti prevenibili da malaria entro il 2015.
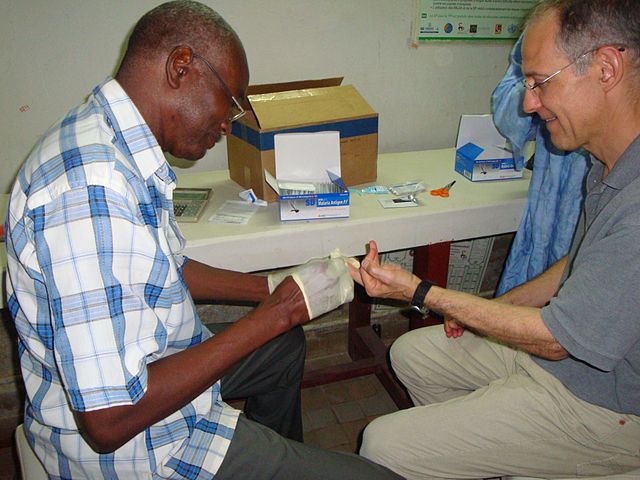
Sicuramente, il trend mondiale dell’infezione è stato invertito. Tra il 2000 e il 2015, l’incidenza della malaria si è ridotta del 37% e la mortalità del 60%. Non si è realizzato il proposito di portare quasi a zero le morti per malaria. Il report dell’OMS, tuttavia, sottolinea il successo dell’impegno profuso. Nel report si enfatizza l’importanza, ad esempio, che ha avuto la distribuzione di zanzariere trattate con piretroidi, degli insetticidi sintetici: guardando all’area maggiormente endemica, l’Africa sub-sahariana, basti pensare che la percentuale di bambini sotto i cinque anni e di donne incinte protetti durante il sonno da questo presidio è passata dal 3% del 2000 al 50% del 2019. Entro la fine del 2015, oltre un miliardo di zanzariere era stato distribuito nel mondo. La resistenza delle zanzare ai piretroidi, tuttavia, è progressivamente aumentata, tanto in termini di intensità quanto di estensione geografica. La riduzione di efficacia degli strumenti di prevenzione costituisce un forte limite, laddove l’accesso ai medicinali e alle cure mediche è estremamente ridotto. L’impegno dell’OMS è stato in questi ultimi anni, pertanto, anche quello di fornire nuove zanzariere trattate con aggiunta di piperonil butossido, un sinergizzante.
Un nuovo programma è stato lanciato nel 2017: “E-2020”, mirato ad aiutare 21 Paesi impegnati nella lotta alla malattia a diventare “malaria-free”. Secondo il rapporto finale dell’iniziativa, otto di questi ci sarebbero riusciti. Ottiene dall’OMS lo status di Paese “malaria-free” quella Nazione che possa documentare di aver interrotto su tutto il suo territorio la trasmissione del contagio negli ultimi tre anni e che certifichi di essere in grado di arrestare per tempo qualsiasi forma di contagio da casi importati. Ad oggi, 39 Paesi e territori hanno ottenuto questa certificazione.
Le campagne contro la malaria, che siano sovvenzionate da finanziamenti interamente statali o sostenute anche dall’Oms, si avvalgono prevalentemente di strumenti di prevenzione primaria, in primis la distribuzione di zanzariere, e secondaria, con la promozione ad esempio di metodiche diagnostiche più efficienti ed economiche, troppo spesso carenti o non disponibili.
La terapia più utilizzata contro la malaria è quella combinata a base di artemisinina. Per i casi più severi, secondo le linee guida OMS, la terapia consiste in artesunato per via endovenosa. Come riferito da Medici Senza Frontiere (MSF), solo il 19% dei bambini che si ammalano di malaria ha accesso a una terapia con artemisinina. Per la maggioranza dei bambini, che rappresentano il bersaglio privilegiato dell’anopheles data l’età media del continente africano, la terapia antimalarica resta ancora oggi un privilegio irraggiungibile.

Il migliore strumento per eliminare una malattia, e l’epoca Covid lo sta dimostrando, resta la vaccinazione di massa. La “eradicazione” di una malattia infettiva richiede che non esista la condizione di portatore cronico, che sia disponibile un vaccino efficace e che l’unico serbatoio del patogeno sia l’uomo. Per il Covid, ad esempio, la vaccinazione di massa potrebbe portare all’eradicazione della malattia, rispettati gli altri due criteri. Nel caso della malaria, la presenza di un vettore, la zanzara anopheles, non rende ipotizzabile l’eradicazione dell’infezione, ma una vaccinazione su larga scala consentirebbe comunque la sua “eliminazione”: nonostante la persistenza dell’agente eziologico nella regione, la scomparsa di tutti i casi i clinici di infezione, un traguardo importantissimo. Per sollevare, in breve, i Paesi in via di sviluppo dal pericolo costante di quella spada di Damocle rappresentata dalla zanzara anopheles, un pericolo che significa morte in zone in cui i farmaci non sono accessibili e le difese immunitarie sono già abbattute dalla malnutrizione, il vaccino rappresenterebbe indubbiamente una salvezza.
L’assenza di un mercato tradizionale nei Paesi più poveri del mondo, la scarsità di interessi economici vista la domanda e i potenziali acquirenti, e le difficoltà tecniche di produrre un farmaco immunizzante contro un parassita, hanno reso il processo verso lo sviluppo di un vaccino anti-malarico particolarmente lento e complesso. Basti pensare che i geni del plasmodio da studiare per produrre un farmaco vaccinale sono migliaia, contro una dozzina di geni nel Coronavirus, ad esempio. Il primo vaccino diffuso in Africa, in uno studio pilota attivo dal 2019 in Ghana, Kenya e Malawi, è stato l’RTS,S. La vaccinazione proteggerebbe dall’infezione da plasmodium falciparum. La sua efficacia, studiata in fase 3 tra il 2009 e il 2014 su 15.460 bambini fino ai 17 mesi di età in sette Paesi, compresa tra il 36% e il 18%, non è ottimale. A fine aprile scorso, i dati presentati dall’Università di Oxford sul nuovo vaccino R21/Matrix-M hanno aperto un nuovo capitolo nella lotta alla malaria.
Gli studi di fase 2b, randomizzati controllati e in doppio cieco, hanno dimostrato un’efficacia del vaccino del 77%: per la prima volta, si supera l’obiettivo dell’OMS di produrre un vaccino efficace almeno per il 75%. I trials, finanziati da un programma dell’Unione Europea, hanno coinvolto 450 bambini, di età compresa tra i 5 e i 17 mesi, provenienti dal distretto di Nanoro in Burkina Faso. In collaborazione con il Serum Institute of India e con Nonavax, è stato ora avviato il reclutamento di 4.800 bambini per i trials di fase 3. “Sono risultati entusiasmanti che dimostrano livelli di efficacia senza precedenti di un vaccino che è stato ben tollerato”, ha affermato Halidou Tinto, Professore di Parassitologia, Direttore dell’Istituto di Ricerca di Nanoro e primo autore della ricerca attualmente in via di pubblicazione sul Lancet. “Non vediamo l’ora che gli imminenti trials di fase 3 dimostrino la sicurezza e l’efficacia su larga scala di un vaccino di cui si ha un estremo bisogno in questa regione”. Gli fa eco Adrian Hill, Direttore del Jenner Institute (dove è stato prodotto anche il vaccino Astrazeneca) e Professore di Immunologia vaccinale dell’Università di Oxford e co-autore del lavoro: “Con l’impegno del nostro partner commerciale, il Serum Institute of India, di produrre almeno 200 milioni di dosi annualmente nei prossimi anni, questo vaccino ha il potenziale di determinare uno straordinario impatto sulla salute pubblica se sarà approvato”.
Colpisce parlare di un vaccino contro la malaria mentre gran parte del pianeta concentra le sue energie e le sue risorse nella corsa alla vaccinazione contro il Covid19. I brevetti che tuttora vincolano i vaccini anti-Covid alle loro case produttrici e il collasso in preda alla pandemia dell’India, che avrebbe dovuto assicurare buona parte delle forniture di vaccini ai Paesi in via di sviluppo, non lasciano sperare che il continente africano potrà essere coinvolto presto dalla campagna di immunizzazione. Questo rappresenta un pericolo anche per quelle masse di persone che in Occidente quotidianamente si mettono in fila verso i box vaccinali per ricevere la loro dose di farmaco, dato che la circolazione del virus, sebbene lontano dalle frontiere più ricche, potrebbe in poco tempo portare alla selezione di forme virali ultra-resistenti e letali per chiunque. Pochi sembrano curarsene. “Gli esperimenti su questo vaccino contro la malaria iniziarono nel 2019, molto prima che il coronavirus comparisse”, ha dichiarato il dottor Hill, “e il team di Oxford ha sviluppato il suo vaccino per il Covid (con Astrazeneca) proprio sulla forza di questa ricerca sulla malaria”. Colpisce forse ancora di più proprio questo, che il primo vaccino prodotto contro il Coronavirus sia nato sulla scia dei faticosi studi sul vaccino per la malaria, come se la malattia dei più poveri del pianeta fosse stata una sorta di palestra per la produzione rivoluzionaria di un altro vaccino che oggi sta salvando i Paesi che possono permetterselo.
Bibliografia e sitografia
“World malaria report 2020. 20 years of global progress and challenges”, WHO 2020
“Zeroing on malaria elimination: Final report of the E-2020 initiative”, WHO 2020
“The malaria vaccine implementation program (MVIP)”, WHO (https://www.who.int/news-room/q-a-detail/malaria-vaccine-implementation-programme)
“WHO guidelines for malaria”, WHO 16 February 2021
Centers for Diseases Control and Prevention, About Malaria (https://www.cdc.gov/malaria/malaria_worldwide/reduction/vaccine.html)
“Advances in malaria vaccine development: report from the 2017 malaria vaccine symposium”, Camila Henriques Coelho, Justin Yai Alamou Doritchamou, Irfan Zaidi, Patrick E Duffy. NPJ, 2017
“Malaria vaccines since 2000: progress, priorities, products”. Patrick E. Duffy and J. Patrick Gorres. NPJ 2020
“High efficacy of a low dose candidate malaria vaccine, R21 in adjuvant Matrix-M™, with 2 seasonal administration to children in Burkina Faso” Mehreen S. Datoo, Halidou Tinto et al, Preprint not peer reviewed for the Lancet, 2021.
https://www.bbc.com/news/health-56858158